编者的话:
机械取栓开展了三年的时间已经取得了相当傲人的成绩,但关于基层单位究竟应该如何开展,卒中中心究竟应该如何建立,向来是各个国家和地区根据自己的实际情况来独立部署。今年8月,JNIS杂志发表了一篇联合全球超过13个神经介入专业协会和学会的国际推荐,对这方面的实践操作给出了指导性意见。
二级中心:标准与实践
依据要求建立的中心的实践标准如下述:
设备条件
必需的设备条件如下:
卒中单元床位:卒中单元应当有充足的床位,以保证能在任何时候收治需要介入治疗的卒中患者;
重症监护室;
有能力进行神经系统成像的放射/神经放射学医疗服务,以及合适的造影室(定义如下):高质量、快速可用的非侵入性影像学对急性卒中患者的管理至关重要,至少应该24/7全天候可为患者行CT扫描,包括CT平扫和CT血管造影。发病6小时后行CT灌注和/或MRI对于拟行AISI的患者也是有帮助的。在病人入院时,必须有必要的影像相关技术人员和支持人员在场。应当有充分训练和拥有一定经验的放射诊断师/神经放射诊断师全天24小时进行影像学的解读和诊断。另外,还应具备脑血管超声检查的条件;
一支经过训练的神经介入医师团队;
经过充分训练的卒中医师组成的专业“卒中单元”或“卒中团队”;
院内或是医院附近有神经外科待命。
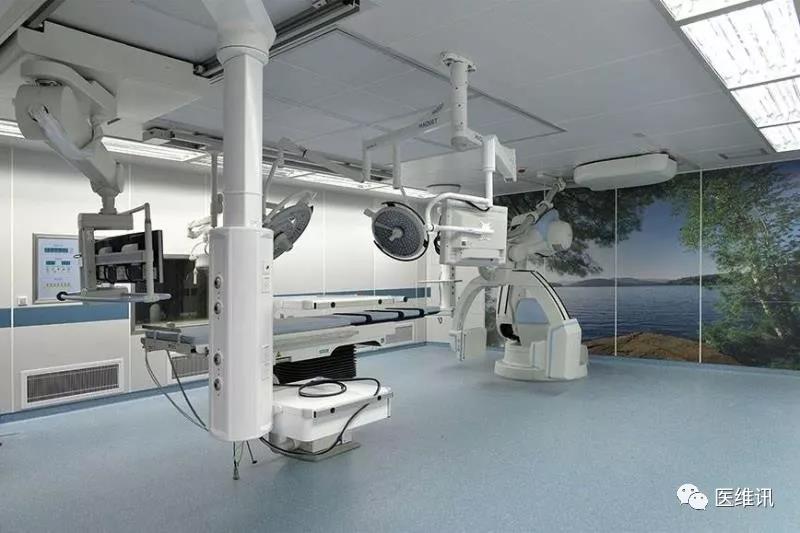
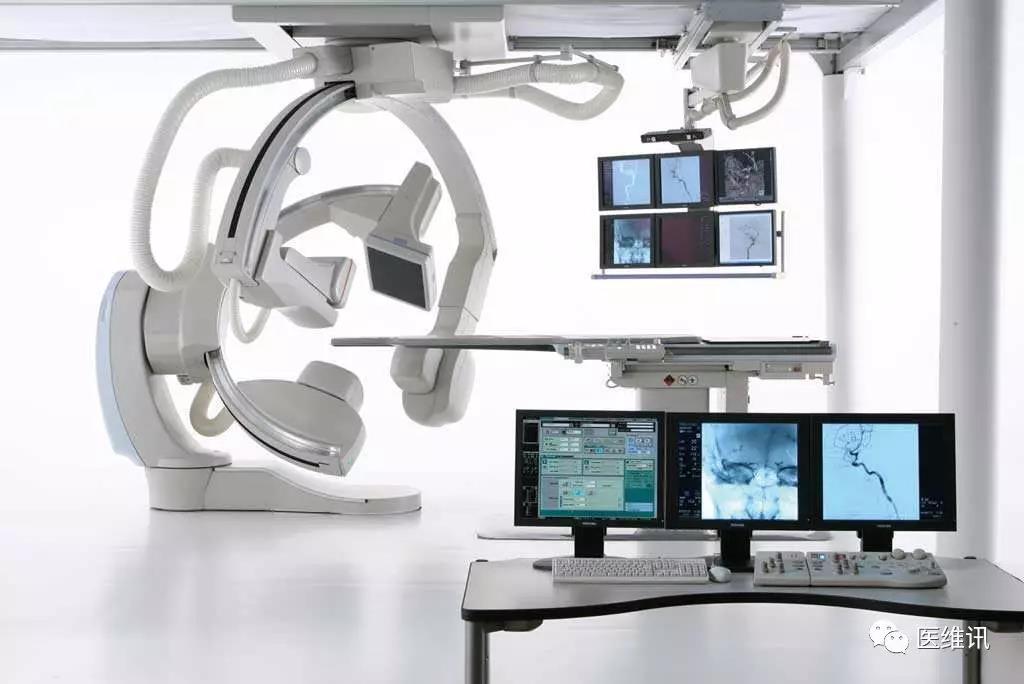
造影设备:
一套合适的介入血管造影设备意味着能够常规进行全身麻醉。手术应当在双平面数字血管造影(双C)的影像学指导下进行,需要的设备即平板CT和进行高质量脑血管造影所必需的软件和硬件。至少,每套造影设备应该包括一个具有路径图(Roadmap)功能的单平面高分辨率数字减影血管造影单元。应按照国家规定采取辐射防护措施,应进行必要的检查和审计。
治疗能力:
根据国际指南,应当在提供安全、有效和高效治疗的中心向每一位合适的患者提供AISI,不排斥/歧视任何患者,在适当的时间获得最佳的治疗效果。一个合适的二级中心应该能够7x24小时全年无休地提供其定义所规定的医疗服务。
手术量:
证实机械取栓获益的随机试验几乎完全是在手术量较大的大型临床中心进行的。研究表明,大型临床中心的死亡率明显较低,即使病人是从小型临床中心转送过来的。Rinaldo等人发现,每年进行35例或35例以上取栓术的中心将被划分为“高通量中心”,并为患者提供最低的死亡率。同样,美国心脏病学会基金会、美国心脏协会和心血管造影和介入协会建议,每个中心每年至少需要进行36例经皮冠状动脉介入术来治疗急性心肌梗死。
我们承认,以下所列的门槛通常较低。有标准更高的建议可供选择,但其适用于已经建立了能为AIS患者提供医疗服务的先进医疗保健网络的地区/国家。目前的建议是国际性的,必须适用于计划推广这种新医疗服务但是能力有限的地区/国家。因此,这些标准应被认为是提供安全操作所需的最低限度的最小工作量。随着AISI在世界范围内越来越多的应用,未来可能需要修改这些标准。
另一方面,我们也承认,这些标准对于新创建的二级中心可能很难达到,在短期内手术量可以低于标准,只要求预计12 - 24个月之内手术量就能够达到标准。综上所述,为了保持AIS血管内治疗的能力,建议的年度手术量标准如下:
每个二级中心都应每年至少为50例大血管闭塞患者进行机械取栓术;
包括上述血栓切除手术在内,每个二级中心每年应根据要求进行至少120例神经血管介入术(诊断和治疗);
每一位在二级中心工作的神经介入医师每年必须按照要求进行至少15例的急诊机械取栓术;
除上述机械取栓外,二级中心的每位神经介入医师每年应根据要求进行至少50例神经血管内其他类型的介入手术。
手术指南/医疗人员
1.卒中团队
优秀合格的卒中治疗并不存在于只专注于手术的团队中,而是多学科团队的一部分。卒中小组应由经过全面培训的卒中医师(神经介入医师或神经重症医师)、专职专业人员和护士组成,他们都由一位在神经血管疾病管理方面有丰富背景的卒中医师领导。
2.二级卒中介入团队
每个团队至少有3名经过AISI训练且合格的临床医生。
团队应当能提供7x24小时全天候、全年的急性ELVO卒中治疗(或许可由多个以及或二级中心轮流完成)。
建议参与AISI的脑卒中神经介入医师坚持门诊随访,并在专门从事神经介入的病房/病床或其他适当的病房中享有准入特权。
神经介入医师应与脑卒中小组合作,共同承担术前和术后病人医疗护理的责任。
理想情况下,AISI应该在神经介入团队中进行,以交换经验和知识。应该鼓励临床研究。强烈反对单独且仅仅实行AISI
3.麻醉团队
应当有拥有护理AISI病人经验的麻醉师全天候命。在许多中心,无论是监测麻醉护理或全身麻醉,血栓切除术中是常规需要麻醉的。即使在主要使用适度镇静剂的临床中心,病人也可能在手术前或手术过程中恶化,以致于需要立即进行全身麻醉以安全完成手术。
4.其他
考虑到卒中病人需要重新融入社区是所需的帮助较多,临床中心应能够提供获得物理治疗、语言治疗、职业治疗服务以及康复的途径。
5.手术配置
理想手术应当拥有以下人员配置:
一位术者:神经介入专家
一位助手:辅助AIS介入术者、培训医师(住院医师)、执业护士、助理医师、放射技师
一位放射线技师
一位护士或助理护士
无论何种麻醉,必须有麻醉师全天候命。
至少需要一个神经介入术者,一个放射科医师,还有受过适当训练的护理人员必须在场。
6.手术质检
AISI治疗AIS是一种新的治疗手段,涉及到大量的人力和物力资源的消耗,并有发生严重并发症的风险。需准确记录医疗和技术细节,以及病人的结果和随访结果,以确保这种复杂和苛刻的手术的获益最大化。
文件数据的管理推荐如下:
二级中风中心的团队应当包括一个专职人员,最好是一个卒中护士或研究实习员,负责数据记录和数据库管理。
所有AISI手术、患者结局和随访的技术和临床数据必须上传本地或(最好)国内或国际电子数据库。
数据库应进行定期审计。至少对流程指标,如从到达展性至静脉输注组织纤溶酶原激活剂、开始血管造影、再通的时间,及整体再通率,进行审查并基本标准进行比较。
中心为所有核心成员提供由医学主任指定的与脑血管疾病和卒中相关的常规继续教育(建议每年至少8小时)。
所有症状性颅内出血的病例均应予以复查。就本文而言,我们大致将症状性颅内出血定义为治疗后脑部影像提示出现新的颅内出血,并伴可能由出血引起的临床恶化。
根据临床指南等实施标准化的临床途径路径,以确保医疗护理的一致性和将实践和中的变异性最小化。临床途径应适用于医师、护理人员和辅助人员,应由该中心的多学科领导基于临床证据而制定。