
自从2015年急诊取栓在全球范围内开展以来,院前急救系统一直是限速步骤之一。众所周知,时间就是大脑,我们常说每延误一分钟,就有近两百万脑细胞死去。急性卒中患者的院前急救可谓分秒必争。
但是临床医生争论不休的问题一直是:对于大血管梗阻的患者来说,比起先就近送到仅有溶栓能力的初级卒中中心继而转院去可以取栓的高级卒中中心,是不是应该直接送往可以取栓的综合性高级卒中中心?
举例来说,假设某患者发生脑梗,急救车先将其送至车程30分钟的初级卒中中心,影像学评估发现需要支架取栓,继而转院到车程30分钟的高级卒中中心(转院过程已经开始溶栓),这个模式称为Drip-and-Ship,简称DS模式。加上在初级中心CT或者核磁检查的时间,患者到达高级卒中中心时可能已经过去了两个小时。这对比跳过距离较近(车程30分钟)的初级中心,而直接将患者送入稍远(车程1小时)的高级卒中中心,反而更省时间。这个模式称为Mothership,简称MS模式。
长久以来这两种模式究竟哪个更好,无数专家争论不休,全球各地也纷纷开展针对转运模式的大型临床试验,比如欧洲的RACECAT,试图获得一个明确的答案。
近期,一项关于急性卒中患者转运模式与临床预后的荟萃分析发表于JNIS杂志上。

文章供纳入了2012年到2016年间进行的7项相关研究,总患者数达到2068名。这些研究或RCT或回溯性研究,但都是分别对比转运Drip-and-Ship(DS)模式和Mothership(MS)模式对于患者预后的影响,样本量数从98到984不等。
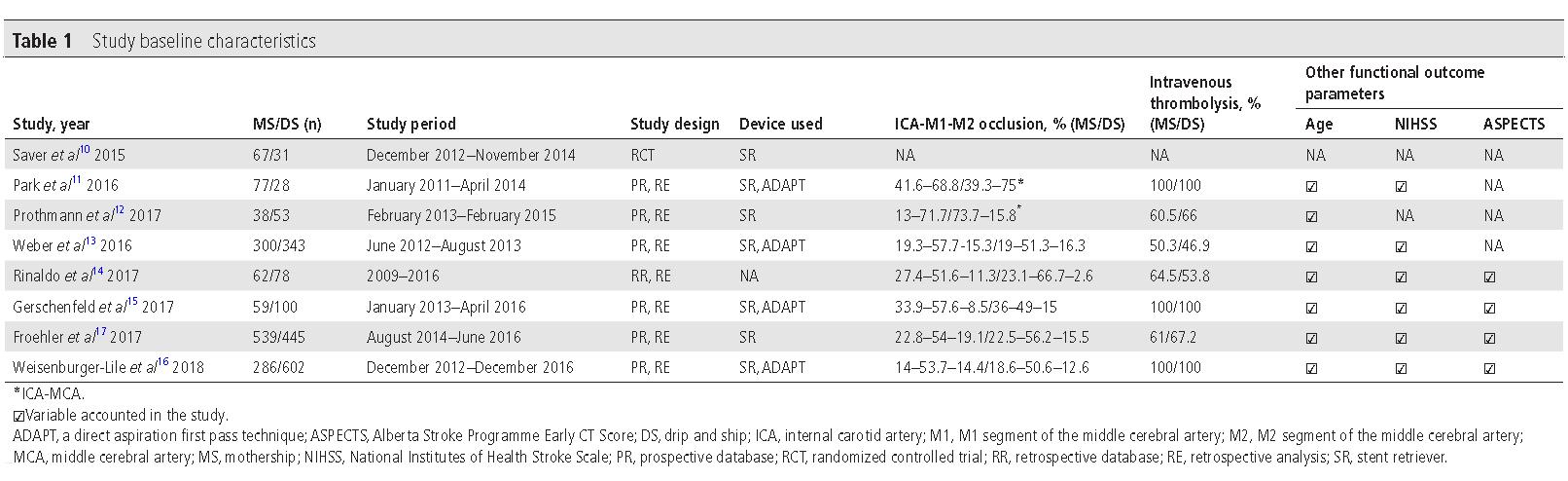
大部分试验都使用了支架取栓或者ADAPT直接抽吸等血管内治疗方法。用于衡量临床预后的标准包括90天功能独立预后(mRS0-2B比例),即刻血管再通和血运重建,90天死亡率和症状性颅内出血sICH比例。
结果:
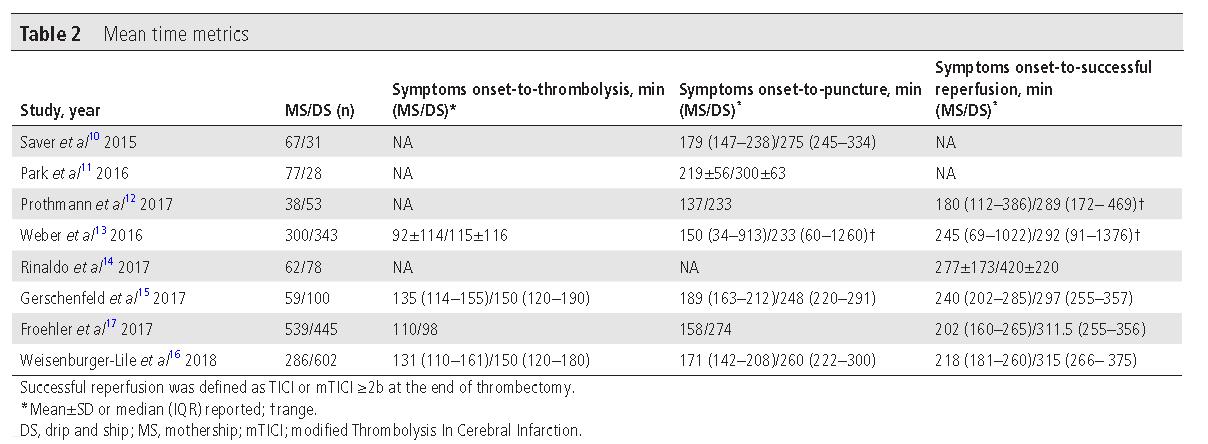
直接送到高级卒中中心取栓的患者(Mothership模式)90天功能性独立预后比例更高)uRR=0.87, 95% CI 0.81 to 0.93;aRR=0.87, 95% CI 0.77 to 0.98;但两组在即刻血管再通、sICH、 90天死亡率等其他方面没有统计学差异。
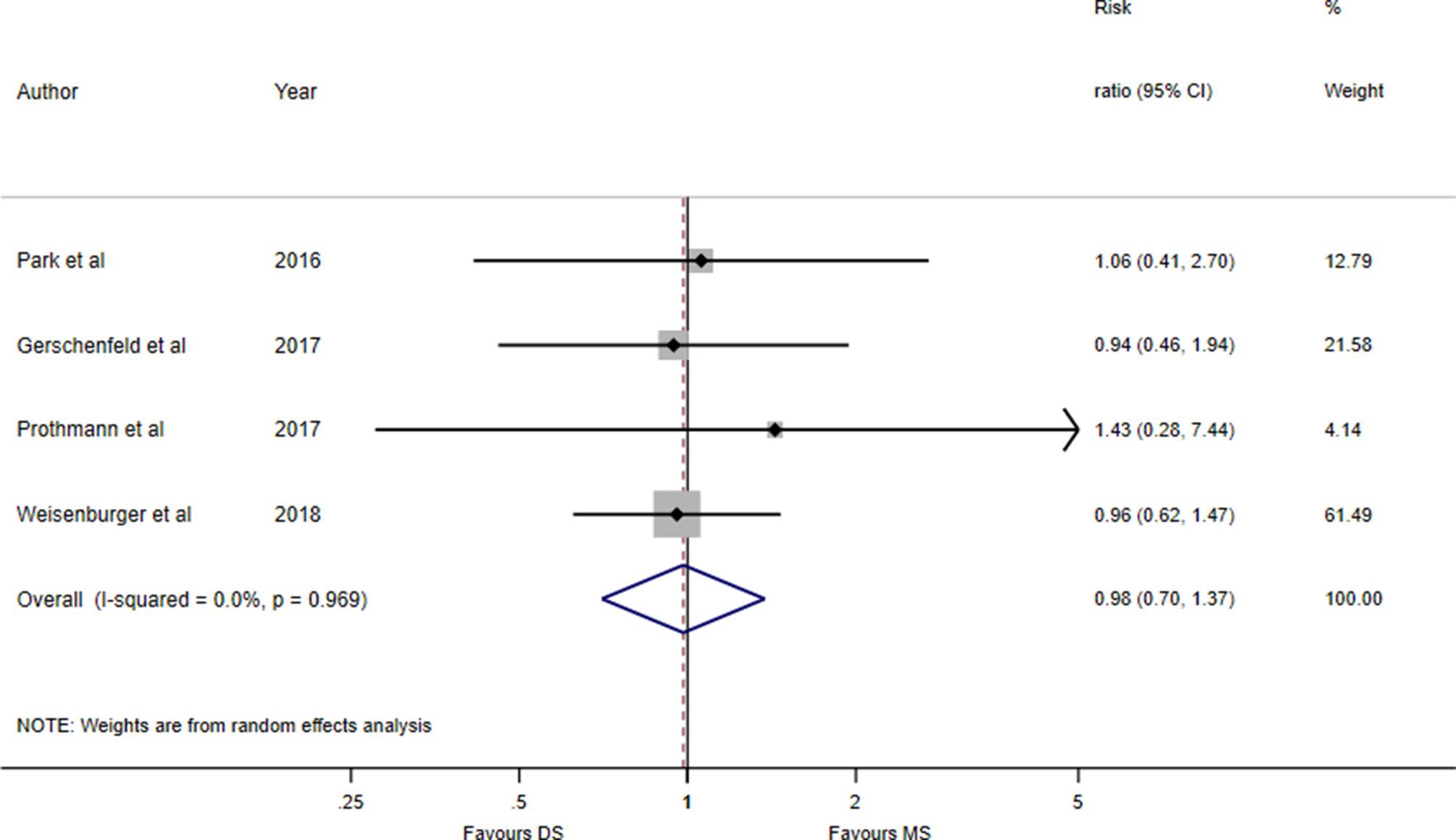
下方的森林图用于说明每个独立研究结果是更倾向于MS模式(左侧)还是DS模式(右侧):图A是即刻血管再通;图B是90天功能独立预后(mRS0-2分比例)
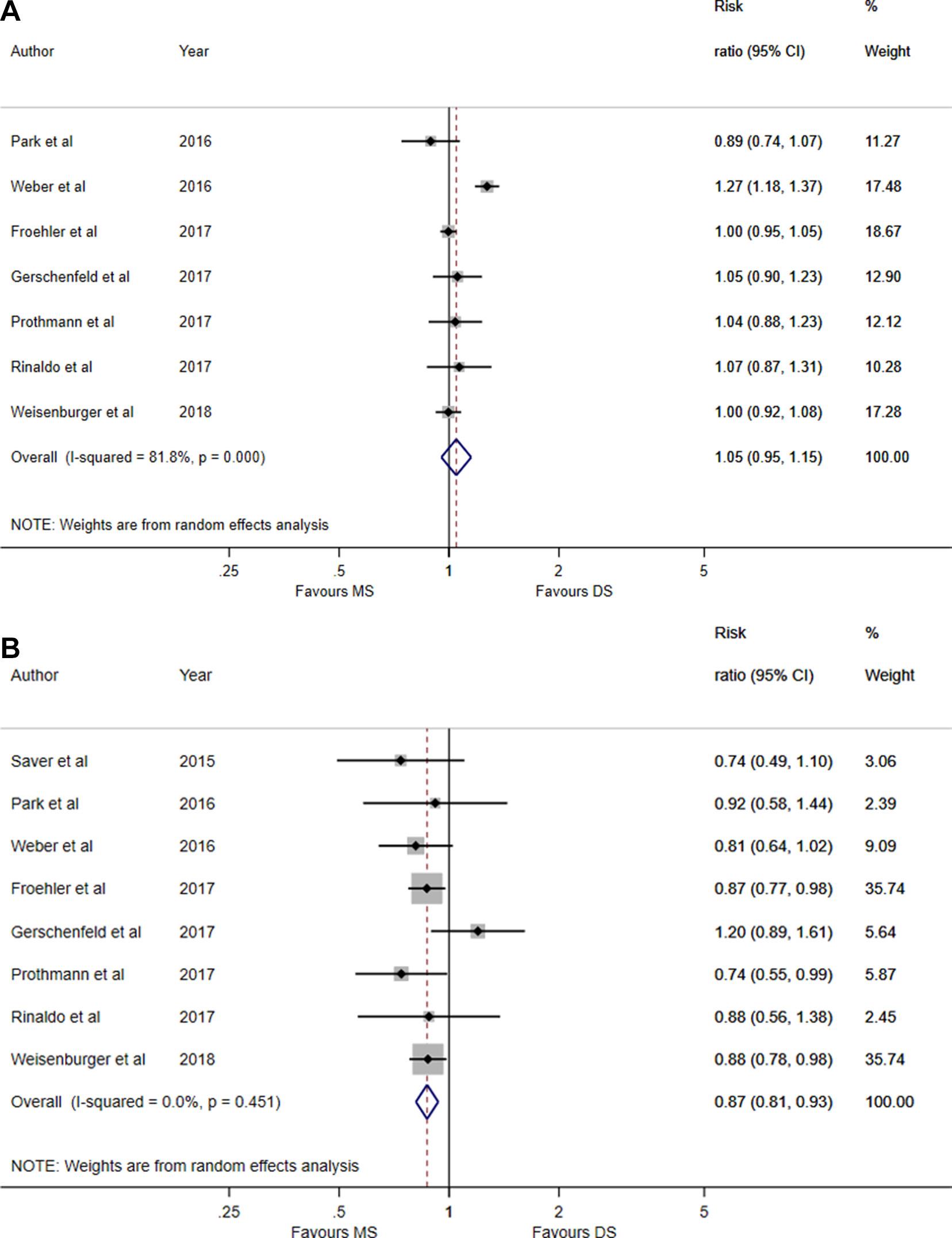
下方森林图用于说明每个独立研究结果是更倾向于DS模式(左侧)还是MS模式(右侧):图A是24小时sICH比例,图B是90天死亡率。
24小时脑实质血肿:
究竟为什么直接将患者送去较远的高级卒中中心,反而能够获得更好的独立功能性预后呢?作者也做了如下分析:
1. 高级卒中中心流程管理更加完善:荟萃分析显示,高级卒中中心的Door-to-puncture时间平均早83分钟,就连溶栓时间都令人惊讶地早16分钟。
2. 高级卒中中心术后患者管理更胜一筹:24小时的sICH比例更低,患者在这里接受治疗更为安全。
但是毕竟由于纳入的大部分研究都未能得出显著差异的阳性结果,本研究没有能够得出足够明确的答案来证实哪种模式更为有利。
我们都知道血管再通的比例和再灌注时间是功能性独立良好预后的独立影响因素。然而我们发现就近送往初级中心的患者(DS模式)发病-溶栓的时间更短,送往较远高级中心的患者(MS模式)发病-穿刺以及发病-再通的时间更短。这就决定了我们不可能得出显著差异的结论。更强的证据级别需要等待现在仍在进行的RACECAT trial (NCT02795962)给出结论。
结论:荟萃分析显示,直接送往较远的高级卒中中心的患者,获得90天功能性独立的比例更高。这与目前的指南并不相符,尽管两种转运模式之间不存在安全性差异。但是否仍然应该遵循指南,将急性卒中患者就近送往初级中心溶栓,尽管他们有可能需要支架取栓治疗?以后更多循证医学证据的产生又是否会再次改写指南?让我们拭目以待。